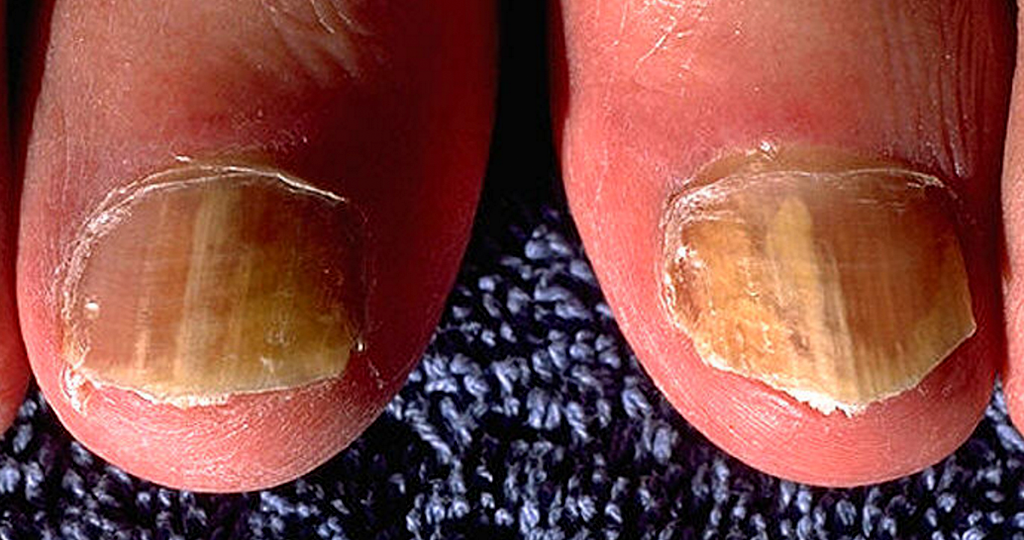
Die Onychomykose – Nagelpilz, Nagelmykose – ist eine Infektion der Zehen- oder Fingernägel, eine erfolgreiche Therapie hängt vom Nagelbefall und vom Erreger ab.
Die Onychomykose ist eine Nagelpilz-Infektion, die einige deutliche Nagelveränderungen hervorrufen kann. So können dadurch Onycholysen, Nagelhypertrophie, subunguale Hyperkeratose und Veränderungen des Parungualgewebes (Nagelwalls) entstehen. Die Vorstufe einer Onychomykose ist meist eine Pilzinfektion der Haut, wodurch besonders ohne Therapie eine Ausbreitung auf den Nagel erfolgen kann.
Wenn Dermatophyten die Onychomykose verursachen, dann spricht man von Tinea unguium. Der Begriff Onychomykose umfasst also nicht nur die Dermatophyten, sondern auch die Infektionen mit Hefen und saprophytischen Schimmelpilzen.
Ein abnormaler Nagel, der nicht durch eine Pilzinfektion verursacht wird, ist eine Art dystrophischer Nagel. Onychomykose kann sowohl Fingernägel als auch Zehennägel infizieren. Wobei allerdings die Onychomykose des Zehennagels weitaus häufiger vorkommt.
Google-Suchtrends bei Onychomykose: Einflüsse von Flip Flops und Werbung
Fast 6% der Bevölkerung hat eine Onychomykose. Menschen mit einer Pilzinfektion des Nagels leiden zudem unter Angststörungen und einer schlechteren Lebensqualität. Es gibt mehrere verfügbare Behandlungen, die dazu führen, dass Menschen sehr oft auch online nach Informationen zu den verschiedenen Therapien einer Onychomykose suchen.
Eine rezente Studie berichtet mit Hilfe von Google Trends über die Häufigkeit verschiedener Suchbegriffe im Zusammenhang mit Onychomykose, Nagelpilz, Nagelmykosen und anderen Pilzinfektionen, und zwar auch im Zusammenhang mit Geografie, Jahreszeit, behördlichen Vorschriften und Verfügbarkeit von Therapien.
Die Suche nach Zehen-Nagelpilz und den damit verbundenen Behandlungen ist in den Sommermonaten am höchsten. Wobei orale Therapien und die neuesten topischen Therapien, die in den Medien beworben werden, am beliebtesten sind.
Das Interesse an den jeweiligen Nagelpilz-Behandlungen ist am höchsten, wenn ein Produkt als neu am Markt in den Nachrichten gebracht wird. Oder wenn es beispielsweise Gegenstand einer Werbekampagne ist oder für weitere Anwendungen zugelassen wurde.
Im Grunde genommen ist das Interesse an Nagelpilz an den Zehen und seine Behandlungen am größten, wenn die soziale Angst am größten ist und die Zehen in der Öffentlichkeit sichtbar sind. Die Forscher erklärten, dass die Kombination von saisonalem Interesse und Werbung das beste Suchprofil für Onychomykose-Therapien bringt.
Onychomykose-Typen
Der Nagelapparat kann durch Pilze auf drei verschiedenen Wegen infiziert werden, wodurch unterschiedliche klinische Onychomykose-Typen entstehen:
- Bei der distalen und lateralen subunguale Onychomykose (DLSO) dringen die Pilze vom Hyponychium oder von der lateralen Nagelgrube unter den Nagel vor.
- Die weiße oberflächliche Onychomykose (SWO) ist die Infektion der Oberfläche der Nägel.
Bei Vordringen der Pilze entlang der Unterseite des proximalen Nagelwalls zur Matrix entstehen zwei weitere Typen von Onychomykose:
- Bei der proximalen weißen subungualen Onychomykose (PWSO) als primärer Typ dringen die Pilze bis zur Matrix und zur Nagelunterseite vor. Als sekundäre Form gelangen Pilze im Rahmen einer chronischen Paronychie an einer oder beiden Seiten unter den proximalen Nagel.
- Eine totale dystrophische Onychomykose (TDO) kann sich aus jeder Onychomykose-Form entwickeln oder primär bei der chronischen mukokutanen Candidose (CMCC) entstehen.
Onycholyse
Als Onycholsye wird die distale und/oder seitliche Ablösung der Nagelplatte vom Nagelbett bezeichnet. Dabei gibt es viele verschiedene Formen der Ablösung. Manchmal wird beispielsweise eine Splitterverletzung imitiert, indem die Lyse von distal nach proximal bis zur Matrix fortschreitet. Wobei eine laterale Onycholyse seltener ist. Selbst eine haubenförmige Abhebung des freien Nagelrandes und eine Aufrollung wie Papier ist möglich.
Durch die Onycholyse entsteht ein subungualer Spalt, in dem sich Schmutz und Keratindetritus ansammeln. Der Lufteintritt unter den Nagel verursacht eine weißlich-graue Farbe, möglich ist auch eine gelb-braune Verfärbung in Abhängigkeit von verschiedenen Ursachen.
Die Onycholyse macht gewöhnlich keine Beschwerden, überwiegend führt das Aussehen des Nagels den Patienten zum Arzt.
Arten und Ursachen der Onycholyse. Ein plötzlicher Beginn ist möglich, wenn der Nagel beispielsweise mit Flusssäure in Kontakt kommt. Die Hauptursachen für eine Onycholyse der Zehennägel (vor allem der Halluxnägel) sind aber Onychomykose und Traumen. Fast ausschließlich auf die Fingernägel beschränkt ist die primäre Candida-Onychomykose.
Bei der distalen subungualen Onychomykose der Zehennägel hebt die subunguale Keratose den freien Nagelrand hoch und löst die normale Nagelplatten-Nagelbett-Haftung, wodurch eine sekundäre Onycholyse entsteht.
Nagelverlust (Onychomadese)
Eine spontane Separation der Nagelplatte von der Matrix (wahrscheinlich mit einer Nagelwachstumsstörung einhergehend) kann bei Fortschreiten jeder schweren Onycholyse-Form, die zur proximalen Ablösung der Nagelplatte führt, auftreten und den Nagel spontan abfallen lassen.
Hypertrophie und subunguale Hyperkeratose
Unter Hypertrophie versteht man eine Nagelvergrößerung und Nagelverdickung durch Veränderungen beziheungsweise Einfluss auf die Nagelmatrix. Eine subunguale Hyperkeratose ist die Verdickung unter der präformierten Nagelplatte, das heißt eine Verdickung im Nagelbett- und Hyponychiumbereich.
Die normale Dicke der Fingernägel beträgt ca. 0,5mm. Die Dicke der Fingernägel ist erhöht bei Personen, die mit den Händen arbeiten sowie bei vielen Krankheiten. Neben der Pilzinfektion kommt sie auch bei Morbus Reiter, Morbus Darier, Psoriasis, Kontaktekzem, unter anderem vor. Besonders an Zehennägeln wird die Veränderung durch ständige Mikrotraumen und Fußbekleidung verursacht.
Die so genannte Onychogrypose ist besonders häufig bei den Großzehen älterer und pflegebedürftiger Menschen zu beobachten und ist vermutlich eine Assoziation von Trauma, Schuhdruck, Vernachlässigung der Fußpflege mit PAVK und Pilzinfektionen.
Chronische Paronychie (Nagelbettentzündung), Paronychia candidamycetica
Hände, die oft feucht sind, werden anfällig für eine chronische mykotische Paronychie. Diese Konditionen betreffen v.a. Personen, die Kontakt mit Wasser, Seife, Detergentien, Chemikalien und Kohlenhydraten haben. Und zwar besonders bei Hausfrauen, Köche, Barmänner, Konditoren, sowie Fischverkäufer, etc. Allerdings können auch Patienten mit Ekzem oder Psoriasis der Nagelfalze betroffen sein.
Der Beginn der Infektion ist gewöhnlich schleichend und stellt sich als Rötung und Schwellung dar. Und zwar oft im Bereich des lateralen Nagelwalls und mit Verlust der Kutikula. Dabei besteht häufig ein Druckschmerz.
Oft bildet sich in der Tasche unter dem Nagelwall Eiter und lässt sich als kleiner Tropfen unter einer Ecke des proximalen Nagelwalls exprimieren (mikroskopische und kulturelle Untersuchung). Die Veränderung ist selten schmerzhaft.
Hin und wieder kann es zu akuten schmerzhaften Exazerbationen dieser persistierenden Entzündung mit Störung des Nagelwachstums, Verfärbung und Veränderung der Kontur und Oberfläche kommen.
Im Anfangsstadium ist die Nagelplatte nicht beteilig, aber ein oder beide Ränder können unregelmäßig werden und sich gelb, braun oder schwärzlich verfärben. Diese Verfärbung kann sich auf einen Großteil der Nagelplatte ausbreiten.
Ursache der Verfärbung ist die Bildung von Dihydroxyazeton durch die Keime im Nagelfalz (DD: Pseudomonas-Bakterien führen zu einer schwarz-grünlichen Verfärbung). Die verfärbten seitlichen Ränder bekommen im Weiteren querverlaufende Furchen (vor allem wenn die Erkrankung lateral lokalisiert ist). An der Nageloberfläche, die oft rau und aufgesplittert ist, treten infolge der rezidivierenden akuten Exazerbationen transversale Furchen und Wülste auf. Später wird der ganze Nagel wesentlich kleiner.
Krankheitserreger bei Candida-Paronychie
Die Bedeutung der Hefen bei der chronischen Candida-Paronychie ist umstritten. Sowohl Bakterien (Staph. aureus) als auch Candida-spp können bei Nagelschädigung Keratin angreifen. Es wird angenommen, dass die chronische Paronychie gewöhnlich eine Mischinfektion von Candida albicans mit Enterobakterien (Streptokokken, koliforme Bakterien, Proteus und Pseudomonas spp.) darstellt.
Bei Kindern ist Daumen- oder Fingernuckeln der häufigste prädisponierende Faktor, da Speichel sogar stärker reizend wirkt als Wasser. Eine chronische Paronychie kann sich aber auch bei Diabetes mellitus oder PAVK entwickeln. Wenn eine chronische Paronychie auf keine Behandlung anspricht, ist die chirurgische Entfernung des proximalen Nagelwalls und der proximalen lateralen Nagelwallanteile notwendig. Dann beträgt die Heilung etwa 8 Wochen.
Melanonychie (braune/schwarze Nägel)
Es gibt viele Möglichkeiten der Melanonychie – vom malignen Melanom bis zu harmlosen Veränderungen. Sie kann ebenso bei Onychomykose entstehen. Hier und bei mykotischer Onychodystrophie ist eine der Differentialdiagnosen auch das maligne pigmentierte Nagelmelanom.
Therapie der Onychomykose: bekannte Medikamente gegen Nagelpilz
Der Erfolg der Onychomykose-Therapie ist abhängig vom Typ, dem Ausmaß des Nagelbefalls (beispielsweise einer Matrixmitbeteiligung) und vom verursachenden Erreger. Auch die Lokalisation ist bedeutend, denn die lineare Wachstumsgeschwindigkeit der Zehennägel entspricht etwa nur einem Drittel bis zur Hälfte der der Fingernägel.
Das oral wirksame Itraconazol (Triazol-AM) bindet sich stärker an das Cytochrom P 450 als Ketokonazol, ist sehr gut verträglich und weniger toxisch als Ketokonazol. Itraconazol ist auch gegen Hefepilze, Aspergillusarten und einige andere Sporenpilze wirksam. Es bleibt nach Absetzen der oralen Medikation in der Nagelplatte und erzielt gute Heilungsergebnisse.
Übrigens konnten Forscher unlängst zeigen, dass die Onychomykose durch Aspergillus-Erreger häufiger vorkommt als bisher angenommen.
Das systemisch wirksame Allylamin Terbinafin ist bei Onychomykose durch Dermatophyten (Aspergillus) sehr gut geeignet. Denn Terbinafin liefert ausgezeichnete Heilungsergebnisse und wird international als »Mittel der Wahl« bezeichnet.
Ebenfalls bei Nagelinfektionen durch Dermatophyten und Hefepilze ist das Triazol Fluconazol wirksam. Die Therapiedauer mit Terbinafin beträgt – je nach Befallsmuster bzw. Schweregrad – bis zu 10 Monaten. Die Heilungsergebnisse mit Fluconazol sind am besten bei Fingernagel-Onychomykose und bei inzipientem, das heißt distalem Nagelpilzbefall.
Therapie der Onychomykose durch Entfernung des mit Nagelpilz infizierten Nagels
Eine Verbesserung der Therapie-Ergebnisse lässt sich bei Onychomykose durch Entfernung des Nagelpilz-betroffenen Materials erreichen. Und zwar entweder mechanisch mittels Abschneiden und Feilen sowie Abtragung (Abrasion). Weiter chemisch durch Keratolyse: beispielsweise mit 40%-igem Harnstoff. Schließlich auch chirurgisch mittels vorsichtiger, fakultativ partieller Nagelextraktion.
Bei sehr dicken Nägeln, zur Verbesserung der Nagelform bei Onychogryphose und zur Freilegung des Nagelbettes bei Onychomykose zur Applikation des Antimykotikums ist die Nagelabrasion (Abschleifen der Nagelpilz betroffenen Nägel) notwendig.
Nagelpilz-Therapie bei Candida-Onychomykose (Onychia et Paronychia candidamycetica)
Candida-Onychomykosen können mit chemischer Nagelentfernung und anschließender Applikation von Lokal-Antimykotika – und in schweren Fällen mit oralen Antimykotika – behandelt werden.
Die Therapie der Onycholyse besteht aus dem Zurückschneiden der Nagelplatte soweit wie möglich, sodann dem täglichen Bürsten des Nagelbetts mit Seife und anschließendem Aufpinseln eines Azol-Antimykotikums mehrmals pro Tag. Zusätzlich sollte Feuchtarbeit vermieden werden, beispielsweise durch das Tragen eines Gummihandschuhs über einem Baumwoll-Handschuh.
Literatur:
Gupta AK, Stec N, Summerbell RC, Shear NH, Piguet V, Tosti A, Piraccini BM. Onychomycosis: a review. J Eur Acad Dermatol Venereol. 2020 Sep;34(9):1972-1990. doi: 10.1111/jdv.16394. Epub 2020 Jun 5. PMID: 32239567.
Myron A. Bodman; Karthik Krishnamurthy. Onychomycosis. StatPearls [Internet]. Last Update: August 8, 2020.
Gupta AK, Quinlan EM. Google Search Trends in Onychomycosis: Influences of Flip Flops and Advertising [published online ahead of print, 2020 Jul 2]. J Cosmet Dermatol. 2020;10.1111/jocd.13585. doi:10.1111/jocd.13585
Felix Bongomin, C. R. Batac, Malcolm D. Richardson, David W. A Review of Onychomycosis Due to Aspergillus Species. Mycopathologia. 2018; 183(3): 485–493. Published online 2017 Nov 16. doi: 10.1007/s11046-017-0222-9
Quelle:
Onychomykose und Nagelveränderungen. Univ.-Prof. Dr. Gabriele Ginter-Hanselmayer. MEDMIX 1-2/2006



