Meningokokken-Infektionen – Meningitis, Hirnhautentzündung, Blutvergiftung – sind problematisch. Invasive Meningokokken-Infektionen sind äußerst gefährlich.
Meningokokken-Infektionen, wie eine Hirnhautentzündung, Meningitis, treten häufig bei vorher völlig gesunden Kinder auf. Dennoch kann bei fulminanten Verlaufsformen innerhalb weniger Stunden der Tod eintreten. Die meisten Kinder entwickeln eine Meningitis, bei etwa 10 Prozent ist eine Sepsis zu beobachten, bei 40 Prozent der Betroffenen wird eine Kombination aus Meningitis und Sepsis diagnostiziert.
Folgeschäden oder Hörschäden
Studienergebisse ergaben, dass 20 Prozent der an Meningokokken-Meningitis erkrankten Patienten zentralnervöse Folgeschäden oder Hörschäden zurückbleiben. Bei 10 bis 15 Prozent der an einer Sepsis Erkrankten entwickelt sich ein sogenanntes Waterhouse-Friedrichsen-Syndrom. Dies ist eine besonders schwere Form des septischen Schocks auf, es kommt zu Kreislaufkollaps und Nebennierenversagen. Nur ein rechtzeitiges Erkennen der Symptome sowie eine sofort einsetzende Intensivbehandlung können das Leben retten.
Impfschutz
In den europäischen Ländern sind Meningokokken der Serogruppen B und C für mehr als 90 Prozent der Erkrankungen verantwortlich. Während gegen Meningokokken der Serogruppe B noch keine Impfung in Sicht ist, stehen gegen die Serogruppen A, C, W135 und Y kombinierte Polysaccharid-Impfstoffe, und gegen die Serogruppe C – aber nur gegen diese – die neuartigen Konjugat-Impfstoffe zur Verfügung. Sie bieten bereits Kindern ab dem 3. Lebensmonat sicheren Schutz und bauen bei geimpften Personen jeden Alters einen lang anhaltenden Impfschutz auf.
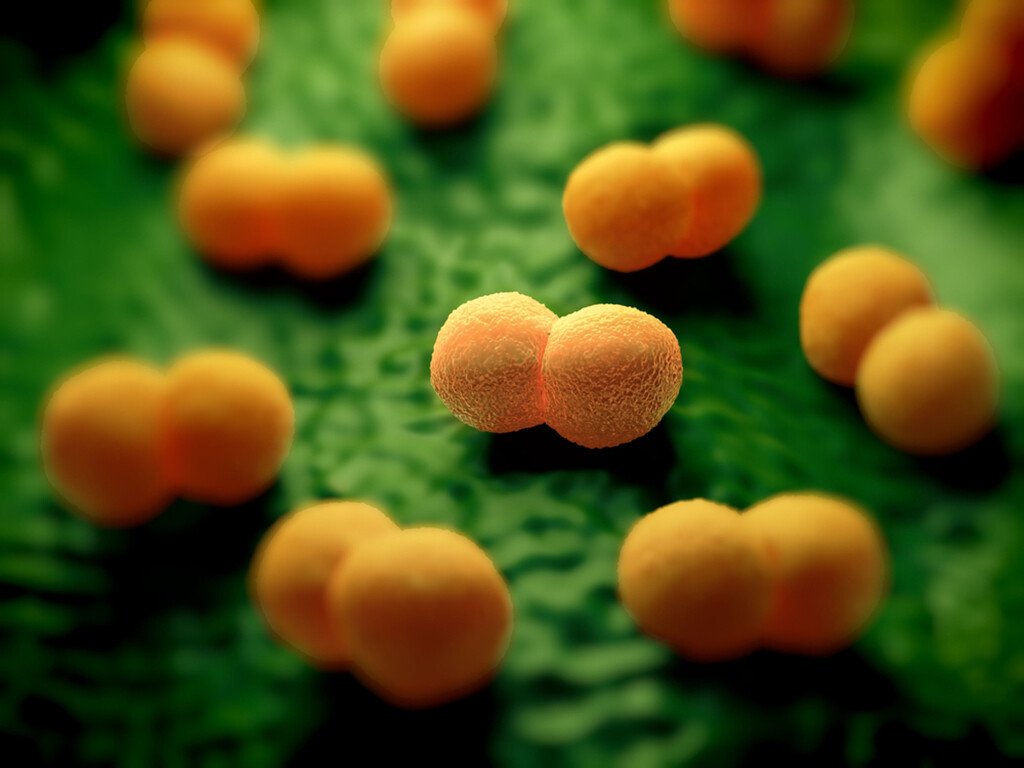
Bei dem Erreger Neisseria meningitidis handelt es sich um unbewegliche, sporenlose, gramnegative Diplokokken, die eine charakteristische semmelförmige Lagerung zeigen. Sie wachsen aerob, besitzen eine Polysaccharidkapsel und Pili.
Durch die unterschiedliche Zusammensetzung der Kapselantigene können die Meningokokken in verschiedene Sero-Grupppen gegliedert werden. In Europa sind im Wesentlichen die Serogruppen B und C bedeutsam, wogegen in den Endemiegebieten Afrikas auch die Serogruppen A, W135 und Y häufig vorkommen.
Meningokokken-Infektionen kommen nur beim Menschen vor
Das Erregerreservoir ist ausschließlich der Mensch, Meningokokken können außerhalb des Menschen nicht überleben. 90 Prozent aller Menschen haben im Laufe ihres Lebens Kontakt mit Meningokokken, jedoch nur 0,01 Prozent entwickeln eine invasive Erkrankung.
In Europa sind durchschnittlich etwa 10 Prozent der Personen asymptomatische Träger von Meningokokken im Nasen-Rachenraum. Sie stellen ein ständiges Erreger-Reservoir dar, das weitergegeben werden kann. Die Übertragung der Meningokokken erfolgt nur von Mensch zu Mensch mittels Tröpfcheninfektion wie bei Schnupfenviren oder durch engen Kontakt, z.B. Küssen.
Die Möglichkeit der Übertragung durch infizierte Gegenstände ist gering, da die Kokken außerhalb des Menschen rasch absterben. Erkrankte sind bis 24 Stunden nach Beginn einer adäquaten antibakteriellen Therapie als infektiös zu betrachten. Die innerhalb desselben Haushaltes, bzw. in Zimmergemeinschaften von Internaten, Kasernen oder Heimen lebenden Kontaktpersonen eines an Meningokokken erkrankten Patienten haben ein bis zu 1.000fach höheres Erkrankungsrisiko als Normalpersonen.
Faktoren für Meningokokken-Infektionen
Prädisponierende Faktoren für eine Meningokokken-Erkrankung sind Komplementdefekte, Splenektomie, Alkoholabusus, aktives und passives Rauchen, sozio-ökonomische Faktoren und eine vorausgegangene Influenzainfektion. Da es in der kalten Jahreszeit vermehrt zu Infektionen der oberen Atemwege kommt, treten Meningokokken-Erkrankungen gehäuft im Winter und Frühjahr auf.
Die wichtigsten Risikogruppen sind Säuglinge, Kleinkinder und Jugendliche. Die Erkrankung tritt hier – zum Teil bedingt durch das noch unreife Immunsystem – am häufigsten bei Säuglingen und Kleinkindern auf, sie machen bis zu 50 Prozent aller Meningokokken-Erkrankten aus.
Einen weiteren Erkrankungsgipfel – etwa 20 Prozent aller Meningokokken-Erkrankungen – gibt es bei Jugendlichen zwischen 14 und 19 Jahren. In diesem Alter kommt es vermehrt zu sozialen Kontakten bei Disco-Besuchen und Partys, wodurch die Ansteckungsgefahr steigt.
Ein erhöhtes Infektionsrisiko besteht generell auch in Gemeinschaftseinrichtungen wie Kinderkrippen, Kindergärten und Schulen, aber auch in Einrichtungen mit gemeinsamen Schlafsälen wie Jugendherbergen, Internaten, Studentenwohnheimen oder Kasernen, weil dort durch engen Kontakt die Übertragung erleichtert wird. Überall dort können Cluster oder lokale Ausbrüche, aber auch Einzelerkrankungen auftreten.
Klinischer Verlauf bei invasiven Meningokokken-Infektionen und Therapie
Die Prognose hängt von der rechtzeitigen Diagnose und dem sofortigen Beginn der Intensiv-Therapie ab. Invasive Meningokokken-Infektionen können sowohl subklinisch als transiente Bakteriaemie verlaufen, als auch als plötzlich auftretende und blitzartig verlaufende Erkrankung, die innerhalb weniger Stunden zum Tod führt.
Dazwischen gibt es mehrere Möglichkeiten wie Sepsis ohne Meningitis, Meningitis mit oder ohne Sepsis, Meningoenzephalitis, sowie singuläre Infektionen anderer Organsysteme, etwa eine Pneumonie. Zu den häufigsten invasiven Meningokokken-Infektionen gehört die eitrige Meningitis, die Meningitis epidemica.
Symptome
Die Krankheit beginnt meist akut mit Kopfschmerzen, Nackensteifigkeit, Gelenk- und Muskelschmerzen, Krämpfen, Erbrechen, Lichtscheu, Benommenheit, rasch ansteigendem Fieber und Schüttelfrost. Wobei die Symptome einzeln oder gemeinsam auftreten können. Jedenfalls haben die Menschen auch meist ein schweres Krankheitsgefühl.
Unbehandelt kommt es rasch zu Zeichen von erhöhtem Hirndruck, wie z.B. Bewusstlosigkeit und Krampfanfällen. Bis zu 80 Prozent der invasiven Erkrankungen gehen mit Hauterscheinungen einher.
Transiente urtikarielle, makulopapulöse und hämorrhagische Exantheme können sich entwickeln, meist am Stamm und den Extremitäten, aber auch im Gesicht und an Handinnenflächen und Fußsohlen. Ebenso kann es zu Petechien an den Schleimhäuten kommen. Rötlich-braune Flecken entstehen als Zeichen perivaskulärer Entzündungsherde. Durch die intravasale Gerinnung kommt es allmählich durch Einblutungen oder Hautinfarkte zu Suffusionen bis zur Purpura fulminans.
Es ist wichtig anzumerken, dass Kinder auch bei bereits deutlich ausgeprägtem Exanthem häufig noch in gutem Allgemeinzustand sind – ein Umstand, der zu fatalen Fehldiagnosen führen kann.
Die Laborbefunde hängen von der Verlaufsform ab. Bei der Meningitis finden sich eine Leukozytose mit Linksverschiebung, eine Thrombozytopenie als Ausdruck der Verbrauchskoagulopathie, eine CRP-Erhöhung und pathologische Gerinnungswerte. Die Lumbalpunktion ergibt einen eitrigen Liquor.
Die schwerste Komplikation einer Meningokokkensepsis ist ein Multiorganversagen: Toxische Myokardiopathie mit Herzinsuffizienz, Schock-Nebennierenrindenblutungen, Nierenversagen, disseminierte intravasale Gerinnung, großflächige Sugillationen der Haut, Nekrose der Akren und ganzer Gliedmaßen.
Besonderheiten bei Kleinstkindern
Bei Kleinstkindern müssen nicht alle klassischen Symptome auftreten, wodurch die Diagnose zusätzlich erschwert wird. Mitunter können anfänglich hohes Fieber und vorgewölbte Fontanellen die einzigen Hinweise auf eine Meningokokken-Erkrankung beziehungsweise eine Hirnhautentzündung sein.
Mögliche Symptome bei Kleinstkindern, die einzeln oder gemeinsam auftreten können, sind Fieber, Appetitlosigkeit oder Erbrechen, schrilles Schreien oder Wimmern, Angst, Berührungsempfindlichkeit und Nackensteifigkeit. Das Kind hat einen starren Gesichtsausdruck, ist teilnahmslos, kaum zu erwecken, und bekommt rote, punktförmige Hautflecken. Rund 80 Prozent aller Kinder mit Meningokokken-Erkrankung bilden diesen Ausschlag aus, der unter Druck nicht verschwindet, d.h. er bleibt unter einem Glasspatel auch unter Druck sichtbar (Glas- bzw. Tumbler-Test!).
Kinder müssen bei der Erstuntersuchung unbedingt komplett ausgezogen werden, damit keine Blutungen übersehen werden. Es ist besonders wichtig, bei hohem Fieber und rapider, massiver Verschlechterung des Allgemeinzustandes auch ohne weitere Symptome an eine Infektion mit Meningokokken zu denken, die Kinder genau zu beobachten und spätestens beim Auftreten von kleinen Hautblutungen sofort den Arzt oder das Krankenhaus aufzusuchen.
Kontaktpersonen auch behandeln
Die unmittelbaren Kontaktpersonen im Haushalt beziehungsweise der Zimmergemeinschaft sollen sofort mittels eines geeigneten Antibiotikums (Rifampicin) die empfohlene Chemoprophylaxe erhalten und sorgfältig klinisch überwacht werden.
Eine »breite« Chemoprophylaxe in Schulen ist nur bei Auftreten von zwei oder mehr Erkrankungen indiziert. Die Impfstoffe gegen Meningokokken, die freies Polysaccharid enthalten – es gibt Kombinationen der Antigene der Serogruppen A und C (bivalent) und der Serogruppen A, C, W135 und Y (tetravalent) – haben sich zur Eindämmung lokaler Meningokokken-Ausbrüche als effektiv erwiesen.
Sie stimulieren allerdings bei Erwachsenen keine lang anhaltende Immunantwort, induzieren nach wiederholten Impfungen eine Immuntoleranz und erbringen bei Kindern unter 2 Jahren keine ausreichende Antikörperbildung, weshalb sie zur routinemäßigen Anwendung weniger geeignet sind. Einen Fortschritt im Impfwesen stellt auch in der Meningokokken-C-Prophylaxe die Einführung der Konjugat-Impfstoffe dar. Seit etwa zwei Jahren ist auch ein neuer Impfstoff gegen Meningokokken der Gruppe B in Europa zugelassen.
Eine prähospitäre Antibiotikabehandlung wird bei allen Patienten mit Verdacht auf eine invasive Meningokokken-Erkrankung empfohlen: Kinder unter 1 Jahr sollen 300 mg (500 000 I.E.), Kinder von 1 bis 9 Jahren 600 mg (1 Million I.E.) und Kinder über 9 Jahren 1.200 mg (2 Millionen I.E.) Penicillin G i.v. oder i.m. erhalten. Im Falle einer Penicillinallergie wird Ceftriaxon 50–80 mg/kg i.v. oder i.m. empfohlen.
Literatur:
Pinzon RT, Veronica V. Hydrocephalus Caused by Tuberculous Meningitis in an Immunocompetent Young Adult. A Case Report. Int Med Case Rep J. 2023 Mar 20;16:187-192. doi: 10.2147/IMCRJ.S389204. PMID: 36968269; PMCID: PMC10038010.
Kenadeed Hersi; Francisco J. Gonzalez; Noah P. Kondamudi. Meningitis. StatPearls [Internet]. Last Update: August 14, 2022.