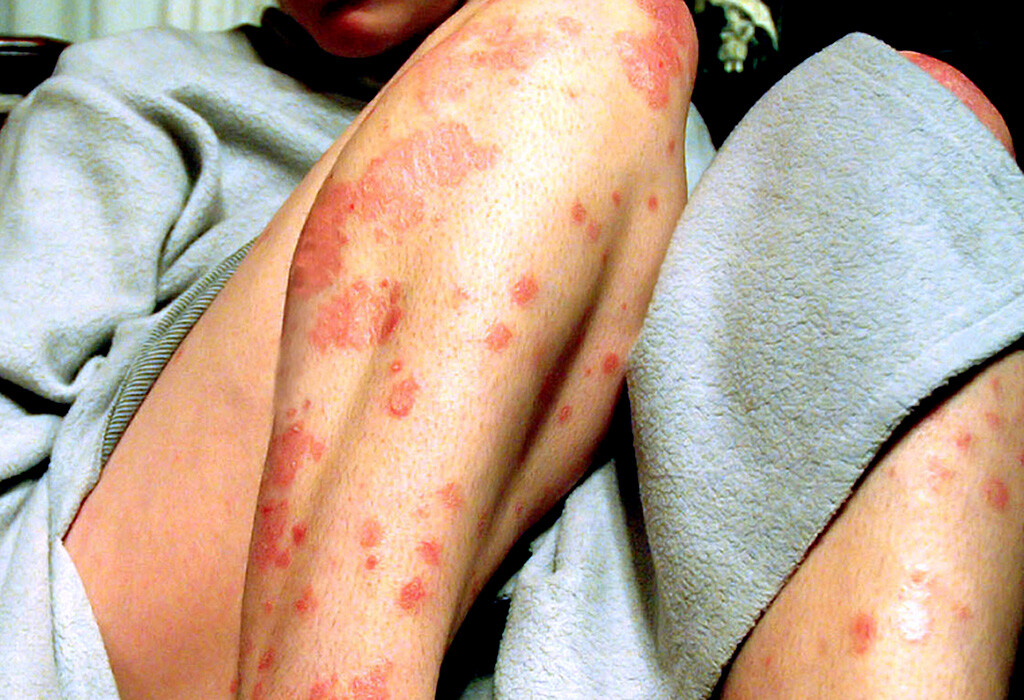
Mit den körpereigenen Waffen gegen Schuppenflechte ankämpfen: die Immuntherapie könnte eine vielversprechende Behandlung bei Psoriasis sein.
Psoriasis, umgangssprachlich Schuppenflechte, wird durch ein komplexes Zusammenspiel zwischen dem Immunsystem, Autoantigenen und mehreren Umweltfaktoren verursacht. In den letzten zwei Jahrzehnten hat die Forschung eindeutig gezeigt, dass Psoriasis eine echte T-Zell-vermittelte Krankheit darstellt. Die Hauterkrankung wird hauptsächlich durch pathogene T-Zellen ausgelöst, die als Reaktion auf Interleukin-23 (IL-23) hohe Interleukin-17-Spiegel (IL-17) produzieren. Wobei hierzu auch Interleukin-IL-4 in der Lage sein soll, diesen Prozess effektiv zu blockieren. Die Entdeckung der zentralen Rolle der IL-23/Typ 17-T-Zellachse bei der Entwicklung der Psoriasis hat zu einem wesentlichen Paradigmenwechsel geführt.
Die Aktivierung und Hochregulation von IL-17 in der Prä-Psoriasis-Haut führt zu einer fatalen Entzündungsreaktion. Daten aus klinischen Studien zu Immuntherapien gegen IL-17-Signale mit den Wirkstoffen Secukinumab, Ixekizumab und Brodalumab sowie und die neuere IL-23p19-Antagonisten Tildrakizumab, Guselkumab und Risankizumab zeigen die zentrale Rolle dieser Zytokine als Haupttreiber der Psoriasis-Krankheit. Diese Entwicklungen stellen eine Revolution in der Behandlung von Psoriasis dar.
Mechanismen von Interleukin-4 (IL-4)
Im Zuge Forschungsarbeit ist es Wissenschaftern der Technischen Universität München (TUM) sowie der Universität Tübingen unlängst gelungen, die Mechanismen eines körpereigenen Botenstoffs ausfindig zu machen, die als Immuntherapie im Kampf gegen Psoriasis vulgaris, der Schuppenflechte, eine wichtige Rolle spielen könnten.
In Tierversuchen sowie in einer Patientenstudie zeigten die Forscher, durch welche molekularen Mechanismen das körpereigene Interleukin-4 (IL-4), dessen entzündungsbekämpfenden Eigenschaften bereits seit langem bekannt sind, gegen Psoriasis hilft und welche Rolle es für unser Immunsystem spielt.
Fehlkoordination des Immunsystems bei Schuppenflechte
Wenn Krankheitserreger in unserem Körper eindringen, so spürt unser Immunsystem sie auf und bekämpft sie normalerweise erfolgreich. Es kommt zu einer Entzündungsreaktion sowie zu einer verstärkten Ansammlung von Blut und Flüssigkeit im betroffenen Gewebe. Zudem sorgt die gezielte Ausschüttung bestimmter Botenstoffe dafür, dass Immunzellen am Ort des „Infektionsgeschehens“ eintreffen.
Diese Maßnahmen ermöglichen es dem Körper, die Erreger gezielt zu bekämpfen. Kommt es zu einer Fehlkoordination immunrelevanter Vorgänge, können Entzündungen jedoch auch ohne äußere Beeinträchtigungen entstehen und auf diese Weise Gewebeschäden hervorrufen. Dies ist beispielsweise bei der Entstehung von Schuppenflechte, aber auch bei anderen Autoimmunerkrankungen der Fall.
In deutscher Studie im Tiermodell die Immuntherapie gegen Schuppenflechte untersucht
Die Forscher erkannten bereits in vorhergehenden Untersuchungen die potenziell vielversprechende Rolle des Signalstoffes IL-4 in der Behandlung der Schuppenflechte. Ein detailliertes Verständnis des molekularen Wirkmechanismus von IL-4 ist Grundvoraussetzung für die Entwicklung einer möglichen medikamentösen Therapie.
Versuche mit Zellen von Menschen und Mäusen zeigten, dass IL-4 in der Lage ist, spezielle Immunzellen auf natürliche Weise zu hemmen. Konkret hindert IL-4 die Zellen daran, IL-23 und IL-17 herzustellen und auszuschütten. IL-23 wird normalerweise zur Aktivierung bestimmter T-Zellen benötigt, was in weiterer Folge dazu führt, dass eine Entzündung ausgelöst wird.
IL-4 ist in der Lage dies effektiv zu blockieren. Weiterführende Experiment anhand eines Mausmodells zeigten, dass die Verabreichung von IL-4 genau die Entstehung von Entzündungen in de Haut verhindern kann.
Immuntherapie bei Psoriasis-Patienten
Im Zuge einer weiterführenden Patientenstudie unterzogen sich 22 Psoriasis-Patienten über einen Zeitraum von 6 Wochen einer IL-4 Therapie. Dabei injizierten Experten den Botenstoff unter die Haut der Probanden. Jedenfalls zeigten die Hautbereiche durch die Therapie vielversprechende Ergebnissen.
Denn vor der IL-4 Behandlung wiesen die Probanden hohe IL-23 und IL-17 Werte in ihrer entzündeten und juckenden Haut auf. Nach der Therapie waren diese Signalstoffe jedoch nicht mehr nachweisbar. Schließlich bildeten sich Entzündungen und schuppige Hautveränderungen zudem zurück.
Aufgrund der Fähigkeit von IL-4 Entzündungen selektiv einzudämmen, stellt dieser Therapieansatz eine vielversprechende Option dar, für Psoriasis, aber auch für andere Autoimmunerkrankungen.
Immuntherapie bei Psoriasis pustulosa
Die Generalisierte Psoriasis pustulos ist eine chronische, systemische entzündliche Erkrankung, die von hohem Fieber und allgemeinem Unwohlsein begleitet wird. Die Patienten entwickeln diffuse Erytheme und Schwellungen der Extremitäten mit mehreren feinen und eitrigen Pusteln am ganzen Körper.
Psoriasis pustulos kehrt im Laufe des Lebens häufig zurück und kann sich sogar lebensbedrohlich entwickeln. Jüngste Entdeckungen der zugrunde liegenden molekulargenetischen Basis vieler Fälle dieser Störung haben Klinikern und Forschern große Fortschritte beim Verständnis des Pathomechanismus der Erkrankung gebracht. Das therapeutische Management von Psoriasis pustulos ist jedoch immer noch mit vielen Herausforderungen und Unsicherheiten konfrontiert. Biologika scheinen allerdings wirksam und relativ gut verträglich zu sein.
Jüngste Entdeckungen zum genetischen Hintergrund von Patienten mit Psoriasis pustulosa und zugrunde liegenden Mutationen in IL36RN, CARD14, AP1S3 und SERPINA3 tragen ebenfalls zu einem besseren Verständnis des Krankheitsgeschehens bei.
Literatur:
Koren J, Mburu S, Trigos D, Damiani G, Naldi L. Generalized pustular psoriasis: the case for rare disease and orphan designation. Br J Dermatol. 2022 Sep;187(3):411-413. doi: 10.1111/bjd.21231. Epub 2022 May 20. PMID: 35257372; PMCID: PMC9542987.
Samotij D, Szczęch J, Reich A. Generalized Pustular Psoriasis: Divergence of Innate and Adaptive Immunity. Int J Mol Sci. 2021 Aug 22;22(16):9048. doi: 10.3390/ijms22169048. PMID: 34445754; PMCID: PMC8396665.
Neuhauser R, Eyerich K, Boehner A. Generalized pustular psoriasis – dawn of a new era in targeted immunotherapy [published online ahead of print, 2020 Aug 11]. Exp Dermatol. 2020;10.1111/exd.14171. doi:10.1111/exd.14171
Hawkes JE, Chan TC, Krueger JG. Psoriasis pathogenesis and the development of novel targeted immune therapies. J Allergy Clin Immunol. 2017;140(3):645-653. doi:10.1016/j.jaci.2017.07.004
E. Guenova, Y. Skabytska, W. Hoetzenecker, G. Weindl, K. Sauer, M. Tham, K.-W. Kim, J.-H. Park, J. H. Seo, D. Ignatova, A. Cozzio, M. P. Levesque, T. Volz, M. Köberle, S. Kaesler, P. Thomas, R. Mailhammer, K. Ghoreschi, K. Schäkel, B. Amarov, M. Eichner, M. Schaller, R. A. Clark, M. Röcken, und T. Biedermann. IL-4 abrogates T(H)17 cell-mediated inflammation by selective silencing of IL-23 in antigen-presenting cells. Proc Natl Acad Sci U S A. 2015;112(7):2163-2168. doi:10.1073/pnas.1416922112
Quelle: Technische Universität München