Da Alter der wichtigste Risikofaktor für eine Demenz-Erkrankung ist, stellt der demographische Umbruch eine große Herausforderung für die Sozial- und Gesundheitssysteme da.
Demographische Daten belegen einen Anstieg der Lebenserwartung und der Anzahl älteren Menschen. Wobei kognitive Defizite und psychische Störungen zu den häufigsten Erkrankungen älterer Menschen zählen. Dementsprechend gilt das steigende Alter auch als größter Risikofaktor für die Entstehung von Demenz. Die medizinische und gesundheitspolitische Bedeutung der Demenz und Depression ist jedenfalls eine große Herausforderung. Wobei Forscher das bereits in den 1990er Jahren durch eine WHO-Studie aufgezeigt (Murray 1996) hatten.
Alter als Risikofaktor für Demenz
Unter dem Strich ist das höhere Alter der bedeutendste Risikofaktor, um an Demenz zu erkranken – allen voran die Alzheimer Demenz. Die Häufigkeit von dementiellen Hirnleitungsstörungen verdoppelt sich ab dem 65. Lebensjahr nach jeweils fünf Jahren.
Die Häufigkeit von Demenz bei über 65-Jährigen liegt zwischen 3–11%, bei über 85-Jährigen zwischen 25–47%. Einer Schätzung zufolge leiden 1–2 Drittel der Einwohnerinnen und Einwohner von Pflegeheimen an einer Demenz-Erkrankung, was eine enorme Herausforderung darstellt.
Im Grunde genommen verschlechtern Demenz-Erkrankungen nicht nur die Lebensqualität der Betroffenen selbst, sondern auch die ihrer Angehörigen und Familien dramatisch. Für Betroffene bedeutet das Auftreten von Demenz eine drastisch erhöhte Abhängigkeit von anderen Personen und eine Komplikation für sämtliche bereits bestehende Erkrankungen.
Für betroffene Familien bedeutet Demenz einen enormen Pflegeaufwand, oft führt das zu Angst und Depression. Darüber hinaus gelten Patienten mit Demenz als die teuerste Krankheitsgruppe im höheren Lebensalter.
Um auf die Herausforderung Demenz sowie den prognostizierten Anstieg dementieller Erkrankungen in adäquater Weise reagieren zu können, bedarf es der öffentlichen Bewusstseinsbildung. Und zwar dazu, dass Hirnleistungsstörungen nicht Folge des normalen Alterns, sondern umschriebene Krankheitsbilder sind. Hausärzte nehmen in der Gesundheitsvorsorge, Früherkennung und Langzeittherapie bei Demenz wie in der Behandlung älterer Menschen generell eine zentrale Rolle ein. Sie sind oft die ersten, denen entsprechenden Veränderungen auffallen oder die durch Angehörige über Symptome der Patienten informiert werden.
Nach wie vor wird Demenz oft zu selten beziehungsweise zu spät diagnostiziert und unzureichend behandelt. Der frühzeitigen Diagnose einer Demenz steht noch immer das »Defizitmodell des Alters« im Weg, das von Patientinnen/Patienten, Angehörigen und zum Teil auch von Ärztinnen/ Ärzten geteilt wird. Wobei Früherkennung und frühe Therapie von zentraler Bedeutung sind. Denn je früher die Diagnose erfolgt, umso effizienter kann man die Betroffenen behandeln.
Herausforderung Demenz: früh genug erkennen und behandeln
Die rechtzeitige Diagnose ermöglicht den Betroffenen, frühzeitige therapeutische Maßnahmen zu erhalten. Gleichzeitig können sich pflegende Angehörige rechtzeitig auf kommende Probleme durch die kognitive Beeinträchtigung vorbereiten bzw. sich mit Experten auf die Situation vorbereiten.
Die klinische Diagnose der Demenz erfolgt leider oft erst dann, wenn ein großer Anteil der neuronalen Reservekapazität bereits aufgebraucht ist. Durch die Frühdiagnose ist es möglich, das Fortschreiten der Krankheit zu verzögern und das Auftreten von schweren Symptomen und deren Folgen wie Institutionalisierung hinauszuzögern.
Generelles Screening nach kognitiven Störungen und Risikofaktoren sowie Demenz-Erkrankungen im Alter nicht empfohlen
Ein generelles Screening für ältere Erwachsene ohne Demenz-Symptome empfehlen Experten derzeit allerdings nicht. Denn sowohl ein falsches positives als auch ein richtiges positives Ergebnis könnten ungünstige psychologische Auswirkungen auf die Betroffenen haben.
Es wird jedoch an betreuende Ärzte appelliert, die kognitiven Funktionen und das Verhalten permanent zu untersuchen und abzuschätzen, wann ein Verdacht auf Beeinträchtigung besteht.
Besonders wichtig ist es, sensibel mit dem Verdachtsmoment Demenz umzugehen. Ziel eines Screenings in der allgemeinmedizinischen Praxis ist die Identifikation möglicher Patienten, die bei Verdachts dann zur weiteren Abklärung an Fachärzte (Neurologen/Psychiater) zugewiesen werden sollten.
Verschiedene Demenz-Screening-Tests
Für die hausärztliche Praxis ist die Anwendung von standardisierten Demenz-Screening-Tests gefragt, die mit geringem Material- und Zeitaufwand verwendbar sind. Weiter sollen diese in Hinblick auf Durchführung und Auswertung einfach konzipiert sein und größtmögliche Treffsicherheit garantieren. Der Demenz-Screening-Test mit der bislang besten Evidenz ist die »Mini-Mental State Examination« (MMSE) nach Folstein (1975).
Dieser altbewährte Test weist jedoch vor allem bei jüngeren Personen mit höherem Bildungsgrad eine geringe Sensitivität auf. Bei nicht selektierten Patienten ist die Aussagekraft eines negativen Resultats daher eher bescheiden. Aufgrund der geringen Sensitivität für nur leicht demente Patienten ist die MMSE weniger für die Frühdiagnostik als vielmehr zur Verlaufsdokumentation und Stadieneinteilung bei Patienten mit bereits bekannter Demenz geeignet (USPSTF, 2003).
Der »Functional Activities Questionnaire« (FAQ) erfasst durch Informationen von Angehörigen bzw. pflegenden Personen die funktionellen bzw. alltagsrelevanten – aber nicht die kognitiven – Beeinträchtigungen durch die Demenz. Er ist bei vielen Patienten geeignet und wird sehr gut angenommen.
Eine Weiterentwicklung der MMSE ist der »Test zur Früherkennung von Demenz mit Depressionsabgrenzung« (TFDD) (Ihl 2000). Bei diesem Demenz-Screening-Test wird mittels Fragebogen das Gedächtnis und das Reaktionsvermögen überprüft.
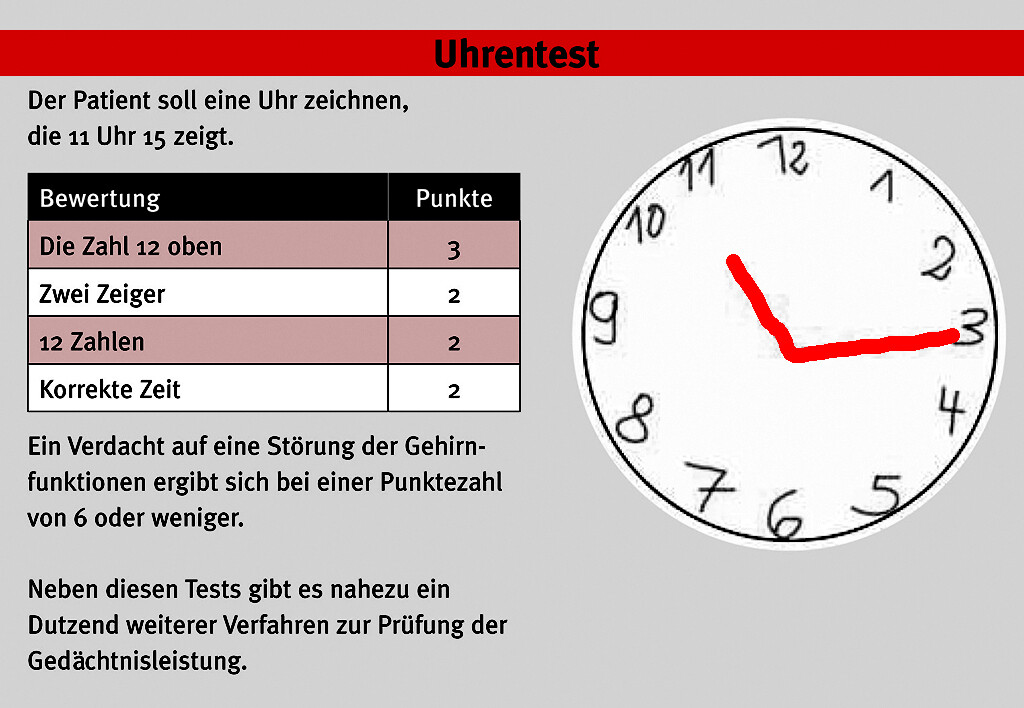
Seit Jahrzehnten fixer Bestandteil der Demenzdiagnostik ist der Uhrentest, bei dem sowohl konstruktiv-praktische als auch kognitive (abstrahierende) Funktionen geprüft werden. Die hohe Aussagekraft des Uhrentests in der Demenz-Diagnostik beruht darauf, dass die Demenz zu generellen Schwierigkeiten mit dem abstrakten Konzept von Zeitlichkeit führt.
Gedächtnisleistung rasch erfassen
Eine schnelle Erfassung der Gedächtnisleistung ermöglicht der »Zehn-Wort-Test«. Die Aufgabe, sich zehn Wörter zu merken, wird verbunden mit der Aufforderung, sich den vom Wort abgebildeten Begriff vorzustellen und mit einem tatsächlich vorhandenen Gegenstand (z.B. Tisch) hinsichtlich seiner Größe zu vergleichen. Hervorgehoben wird die hohe diskriminitive Bedeutung der Zehn-Wort-Merkliste bei der Trennung dreier Diagnosegruppen (Demenz; leichte kognitive Störung; funktionell gestörte, vorwiegend depressive Patienten) und Personen ohne psychiatrische Diagnose.
Ein Verfahren, das weniger Zeit erfordert und bei den Patientinnen/Patienten auf große Akzeptanz stößt, ist der in den USA entwickelten »Mini-Cog«. Die Durchführung dieses Demenz-Screening-Tests erfordert keinerlei Materialien und dauert in der Regel nicht länger als 3 Minuten. Der Test beinhaltet eine Kombination von MMSE, einem »3-item-recall« (Erinnerung an drei Wörter nach einer Minute) und einem Uhrentest. Dieser Test wies bei einer populationsbasierten post-hoc Validierung bei 1119 älteren Personen eine ähnliche Sensitivität und Spezifität auf wie der MMSE (Borson 2003). Die Ergebnisse der in der Hausarztpraxis verwendeten Tests ergeben jedoch noch keine gesicherte oder äthiologisch gesicherte Diagnose.
Die Genauigkeit, Einfachheit und Akzeptanz des »Mini-Cog« haben Strotzka, Psota et al. (2003) dazu angeregt, mit dem »Drei Wörter Uhren-Test« oder »Schnellen Uhren Dreier« (SUD) einen Schnelltest für die hausärztliche Praxis zu entwickeln (Strotzka, Psota et al., 2003).
Einer der neuesten Demenz-Screening-Tests ist der »The Sweet 16«. Diesen hat ein Team von Geriater und Neurologen am Institut für Alternsforschung der hebräischen SeniorLife und Beth Israel Deaconess Medical Center entwickelt.
Bewusstsein für die Herausforderung Demenz gefordert
Es ist wichtig, das Bewusstsein der Bevölkerung, derjenigen, die in den Gesundheitsberufen tätig sind, sowie der politischen Entscheidungsträgerinnen/Entscheidungsträger für die große Herausforderung Demenz zu erhöhen. Denn das Gedächtnis zu verlieren, ist das wertvollste Besitztum zu verlieren. Es ist einfacher für die Betroffenen tapfer zu sein, wenn sie wissen, dass die Menschen in ihrer Umgebung und ihre Regierung die Ernsthaftigkeit der Erkrankung anerkennen.
Quellen:
Demenz – die Herausforderung. Univ.-Prof. Dr. Anita Rieder, MEDMIX 07-08/2005.
https://www.alzheimer-forschung.de/alzheimer-krankheit/aktuelles.htm?showid=3159



