Andere Erkrankungen oder Medikamente können sekundäre Osteoporose verursachen, häufig kommt es infolge einer Glukokortikoid-Therapie zu einem Knochenabbau.
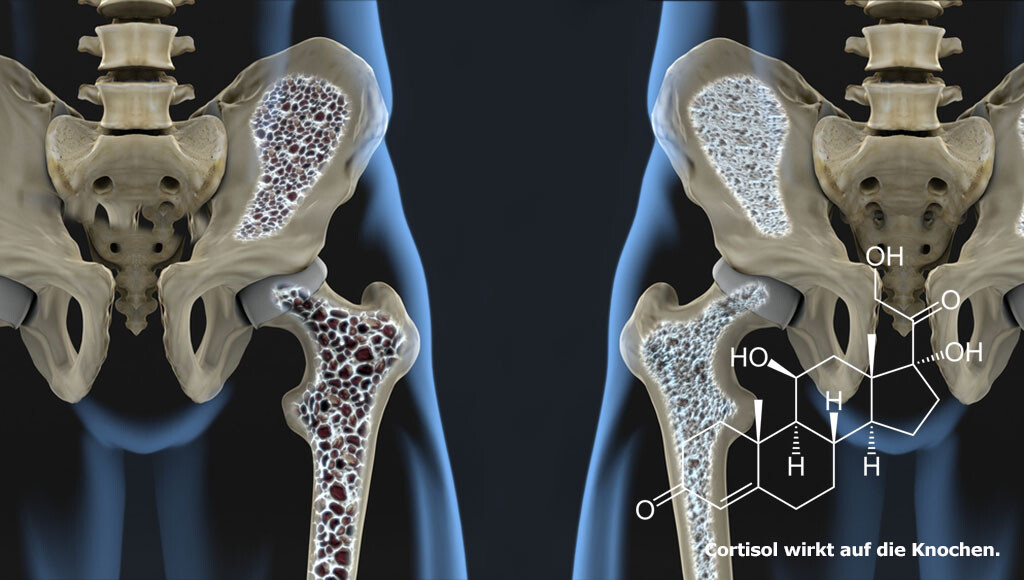
Das Stresshormon Cortisol ist ein Steroidhormon, das die Knochenzellen brauchen, um sich zu differenzieren. Allerdings kann zu viel Kortison beziehungsweise eine Glukokortikoid-Therapie einen Knochenschwund und Osteoporose begünstigen.
Deswegen ist das Verhältnis von Cortisol und Knochen gerade in der Behandlung von Patienten mit entzündlichen Erkrankungen wie Rheuma, Autoimmunerkrankungen sowie Allergien von besonderer Bedeutung. Denn dann nehmen die Betroffenen oft Kortison in hohen Dosen ein. Infolge dieser Glukokortikoid-Therapie kommt es zu Knochenabbau und es entwickelt sich eine sekundäre Osteoporose. Von dieser sprechen Experten allgemein, wenn andere Erkrankungen oder Wirkstoffe die Knochenerkrankung verursachen.
Cortisol und Knochenabbau
Jedenfalls kann das lebenswichtige Hormon Cortisol zu krankhaften Knochenschwund führen. Dabei ist eine Kortison-induzierte Erkranung die bedeutendste durch Medikamente hervorgerufene sekundäre Osteoporose. Denn schon nach wenigen Monaten Glukokortikoid-Therapie kommt es zu einem verstärkt einsetzenden Knochenabbau. Dementsprechend erleidet etwa jeder zweite Patient durch eine jahrelange Therapie eine manifeste Osteoporose, die auch zahlreiche Knochenbrüche mit sich bringt. Davon sind vor allem schwammartige Knochen betroffen. Deswegen treten Knochenbrüche laut Experten bevorzugt im Bereich der Wirbelkörper auf. Allerdings können auch Rippen und Oberschenkel betroffen sein.
Im Grunde genommen ist die Wirkung von Cortisol auf den Knochen vielfältig. Ersstens stimuliert es insbesondere zu Beginn der Therapie den Knochenabbau. Zweitens unterdrückt es gleichzeitig langfristig den Knochenaufbau. Infolge entwickelt sich ein starker und schnell voranschreitender Knochenschwund. Wenn man sich einen gesunden Knochenstoffwechsel als dynamisches und ausgeglichenes System zwischen Knochenauf- und -abbau vorstellt, bewirkt somit Kortison das Gegenteil.
Bereits eine niedrige Dosis kann problematisch sein
Laut Experten kann man schwer sagen, ab welcher Dosis eine Glukokortikoid-Therapie für den Knochen schädlich ist. Denn bereits nach wenigen Monaten bei einer niedrig dosierten Therapie kann man bereits ein erhöhtes Risiko für Knochenbrüche auch. Behandelnde Ärzten sollten daher auch vor jeder Therapie eine individuelle Risikoabklärung mit dem Patienten vornehmen und vorbeugende Maßnahmen erörtern.
Osteoporose vorbeugende Maßnahmen bei Glukokortikoid-Therapie
Bei Beginn einer Glukokortikoid-Therapie sollten die Patienten sofort auch Substanzen zur Festigung der Knochen anwenden. Diese vorbeugende Maßnahmen sollten dann bis ein Jahr über das Therapieende hinaus bestehen bleiben, was allerdings in der Praxis oft nicht so geschieht. Oft erfolgt eine adäquate Osteoporosebehandlung erst dann, wenn die Knochendichte bereits stark abgenommen oder der Patient sogar einen Bruch erlitten hat. Nachteilig kann auch sein, wenn die vorbeugende Osteoporosebehandlung mit Beendigung der Glukokortikoid-Therapie ebenfalls sofort gestoppt wird. Denn bekanntlich ist das Risiko für Knochenbrüche auch ein Jahr danach noch erhöht. Hierzu muss man auch behandelnde Ärzte intensiver aufklären.
Vorbeugende Maßnahmen sind vor allem Infusionen mit Bisphosphonaten, kombiniert mit Vitamin D und Kalzium. Weitere Wirkstoffe sind das Knochenaufbau fördernde Teriparatid, das sich der Patient täglich selbst unter die Haut spritzt sowie Denosumab, das zwei Mal im Jahr appliziert wird.
Allerdings schützen alle Substanzen die Knochen nur bei regelmäßiger Anwendung, weshalb die Therapietreue der Patienten sehr wichtig ist. Denn nur so können die vorbeugenden Substanzen die negative Knochenbilanz unter Glukokortikoi-Therapie vermeiden.
Quelle: 62. Deutscher Kongress für Endokrinologie, März 2019, Göttingen