Früher als typische »Männerkrankheit« angesehen schenkt man heute auch den spezifischen Aspekten der Koronaren Herzkrankheit, KHK, bei Frauen mehr Beachtung.
Obwohl sich die Diagnose von ischämischen Herzkrankheiten und der Einsatz von Herzkathetern bei Frauen in den letzten Jahren verdoppelt haben, werden diese noch immer seltener und in einem späteren Stadium erkannt und weniger aggressiv behandelt. Obwohl das Verständnis der Koronaren Herzkrankheit, KHK, bei Frauen in Präsentation, Pathophysiologie und Prognose in letzter Zeit gestiegen ist, herrscht in vielen Aspekten weiterhin Unklarheit.
Die KHK-Diagnose beruht zurzeit auf dem Nachweis einer wirksamen Stenose in einer Koronararterie. Dieser Ansatz dürfte bei Frauen mit der Diagnose KHK nicht ausreichen. Durch die Etablierung eines multifaktoriellen Modells der KHK bei Frauen mit Einbeziehung neu erkannter Risikofaktoren, können Diagnostik und Therapie verbessert werden. Biologische und therapeutische Unterschiede und psychosoziale Faktoren spielen bei der weiblichen KHK eine entscheidende Rolle.
Epidemiologie
Die Koronare Herzkrankheit ist ein häufiges Leiden bei Männern und Frauen über 50 Jahren und ist bei jedem zweiten Todesfall der westlichen Welt ursächlich beteiligt. Sie stellt mit 38% die Haupttodesursache bei Frauen aller Altersgruppen dar, Karzinome belegen im Vergleich dazu mit 22% der Todesursachen den zweiten Platz. 1980 war bereits ein Rückgang der kardiovaskulären Mortalität bei Männern zu beobachten. Eine ähnliche positive Tendenz für Frauen ist erst seit dem Jahr 2000 präsent. Dieser Rückgang ist auf ein verbessertes und intensiviertes Therapieregime der weiblichen KHK zurückzuführen und verdeutlicht durch die nur leicht sinkende Inzidenz die Notwendigkeit weiterer präventiver Strategien für Frauen. Die Prognose ist von dem Zustand der Patientinnen bei Präsentation, der Schwere der Komorbiditäten, der Größe des Infarktareals und der Art und Geschwindigkeit der Therapieeinleitung abhängig. Jedoch kann nur etwa ein Drittel des schlechteren Outcomes bei Frauen durch diese Faktoren erklärt werden.
Stoffwechsel und metabolisches Syndrom
Frauen scheinen sich nach der Menopause – im Vergleich zu gleichaltrigen Männern – weniger körperlich zu betätigen. Dieser Bewegungsverlust trägt zu einer größeren Gewichtszunahme, Insulinresistenz und arterieller Hypertonie bei. In der WISE-Studie wurde berichtet, dass übergewichtige Frauen in größerem Ausmaß Risikofaktoren für KHK aufweisen. Nachdem auf andere Risikofaktoren adjustiert wurde, zeigte der Body-Mass-Index alleine keinen signifikanten Zusammenhang mit KHK. Jedoch scheinen die metabolischen Veränderungen, welche mit Adipositas einhergehen, das Risiko für KHK und andere Herzkrankheiten zu erhöhen.
Die Zellbiologische Forschung zeigt, dass über den Insulinrezeptor MAP-Kinase (Mitogen activated protein) abhängige und damit PPAR-(peroxisome proliferator-activated receptor)sensitive Signaltransduktionsmechanismen angeregt werden, die über eine vermehrte Bildung von Endothelin und asymmetrischem Dimethylarginin eine Rolle im vaskulären Remodeling spielen. Bei Frauen in der Menopause häufen sich oft mehrere Risikofaktoren, wie Adipositas, Hypertonie und Dyslipidämie, die möglicherweise durch Hormonveränderungen und geschlechtsspezifische metabolische Unterschiede zustande kommen. Das metabolische Syndrom, welches als das Zusammentreffen mehrerer Risikofaktoren wie Diabetes mellitus, Fettstoffwechselstörungen und Hypertonie definiert ist, dürfte die Verbindung zwischen Adipositas und KHK darstellen.
Im Vergleich zu Frauen mit normalem metabolischen Status, ist das 4-Jahresrisiko für die Entwicklung einer KHK für Frauen mit metabolischem Syndrom um das Zweifache erhöht. Dies könnte daran liegen, dass Frauen mit größerem Hüftumfang weniger Bewegung betreiben und dadurch der positive Effekt auf den Blutdruck, den Lipid- und den Glucosestoffwechsel wegfällt. Es besteht eine starke Relation zwischen Depression und metabolischem Syndrom. Da Frauen eine um 70% höhere Wahrscheinlichkeit haben, an Depressionen zu erkranken, könnte dies auch in Beziehung zur KHK stehen.
Menopause und Hormonstatus
Geschlechtshormone, insbesondere Östrogen, werden als protektive Faktoren für KHK bei prämenopausalen Frauen angesehen. Östrogen reduziert zelluläre Hypertrophie, erhöht die vaskuläre Elastizität und hat antioxidative und antiinflammatorische Effekte. Weiters induziert Östrogen positives Remodeling der Blutgefäße und verhindert die Lumeneinengung durch artherosklerotische Plaques. Während der Menopause sinkt der Östrogenspiegel auf ein Zehntel des prämenopausalen Niveaus.
Die durch Unterbrechungen des Ovulationszyklus hervorgerufenen verminderten prämenopausalen Östrogenspiegel wurden als stärkste Prädiktoren für angiographisch gesicherte obstruktive KHK identifiziert und stellen daher wichtige Risikofaktoren für die Entwicklung einer KHK dar. Vaskuläre Dysfunktion, teilweise durch Östrogenmangel mediiert, dürfte verstärkt zu myokardialer Ischämie, verändertem Metabolismus und atypischen Symptomen führen.
Inflammation
Durch die alleinige Orientierung an den traditionellen Risikofaktoren der KHK wird das Risiko für Frauen unterschätzt. Diverse Laborparameter, wie hochsensitives C-reaktives Protein (hsCRP) und Interleukin-6, oder Ergebnisse innovativer bildgebender Untersuchungen, stellen neue Risikomarker für die weibliche KHK dar, welche die prognostische Zielsicherheit erheblich verbessern könnten. Weitere neu erkannte Risikofaktoren für die weibliche KHK sind entzündliche Autoimmunerkrankungen, wie Rheumatische Arthritis, Systemischer Lupus Erythematodes, oder Hashimoto-Thyroiditis, welche bei Frauen bis zu 50-mal häufiger vorkommen.
Endotheldysfunktion
Die mikrovaskuläre und endotheliale Dysfunktion dürfte an der weiblichen KHK einen größeren Anteil haben als bei Männern. Dies wurde aus Untersuchungen der Intima-Media-Dicke der Arteria carotis (carotid artery intima-media thickness [C-IMT]), der retinalen Gefäße (retinal artery narrowing), bzw. des Kalzifikationsgrades der Koronararterien geschlossen. Intravaskuläre Ultraschalluntersuchungen zeigten statt der traditionellen lumeneinengenden Plaques intramurale atherosklerotische Veränderungen der Gefäßwand. Weitere Hinweise auf eine endotheliale Dysfunktion waren eingeschränkte Flussreserve und mittels Magnetresonanztomographie (MRT) nachgewiesene subendokardiale Myokardischämie. Das Vorhandensein einer endothelialen Dysfunktion ist mit einem bis zu 10-fach erhöhten kardiovaskulären Risiko vergesellschaftet. Faktoren wie chronische Hyperglykämie führen zu signifikant reduzierter Fähigkeit zur endothelabhängigen und -unabhängigen koronaren Vasodilatation.
Durch die Verbesserung der Endothelfunktion kann man auch eine Verbesserung des Überlebens der Patientinnen erwirken. Der tatsächliche pathophysiologische Hintergrund der weiblichen KHK ist immer noch unklar, jedoch scheinen wichtige geschlechtsspezifische Faktoren für die Unterschiede in klinischer Präsentation und Verlauf der Erkrankung verantwortlich zu sein.
Es wird vermutet, dass eine über Jahrzehnte auf das weibliche Gefäßbett einwirkende Entzündungsreaktion zusammen mit diversen Risikofaktoren, dem Östrogenabfall während der Menopause, dem verstärkten Auftreten der endothelialen und mikrovaskulären Dysfunktion, sowie dem Verlust der arteriellen Compliance bei Frauen verstärkt zu myokardialen Flussunregelmäßigkeiten und dadurch zu Symptomen der Angina pectoris führt. Durch die aufgrund des Endothelschadens und des kleineren Gefäßlumens herabgesetzte myokardiale Flussreserve kann der vermehrte Sauerstoffbedarf in Belastungssituationen nicht gedeckt werden und es kommt zur Ischämie. Dies wird durch das Vorhandensein von Komorbiditäten, wie dem metabolischen Syndrom und Bluthochdruck mit diastolischer Dysfunktion, weiter verstärkt.
Diastolische Dysfunktion
Die diastolische Dysfunktion ist für die ischämische Herzkrankheit von Frauen von großer Bedeutung. Die diastolische Funktion ist durch die Fähigkeit zur passiven Dehnung und aktiven Relaxation des linken Ventrikels bestimmt. Einschränkungen dieser Faktoren führen zur diastolischen Dysfunktion, welche ihrerseits zum Herzversagen führen kann. Das Vorhandensein einer diastolischen Dysfunktion ist – unabhängig von Alter, Geschlecht und Auswurffraktion – mit einem signifikanten Mortalitätsanstieg assoziiert.
Psychosoziale Faktoren und mentaler Stress
Unter dem Strich berichten Frauen vermehrt über ein eingeschränktes psychosoziales Wohlbefinden. Dafür könnten diverse Faktoren, wie Depression, Ängstlichkeit und geringere ökonomische Unabhängigkeit verantwortlich sein. Beispielsweise beeinflussen bei Frauen Veränderungen des Lebensstils und das Gesundheitsverhalten sowie eine stärkere kardiovaskuläre Antwort auf mentalen Stress mit Tachykardie und Hypertonie die weibliche KHK-Prognose.
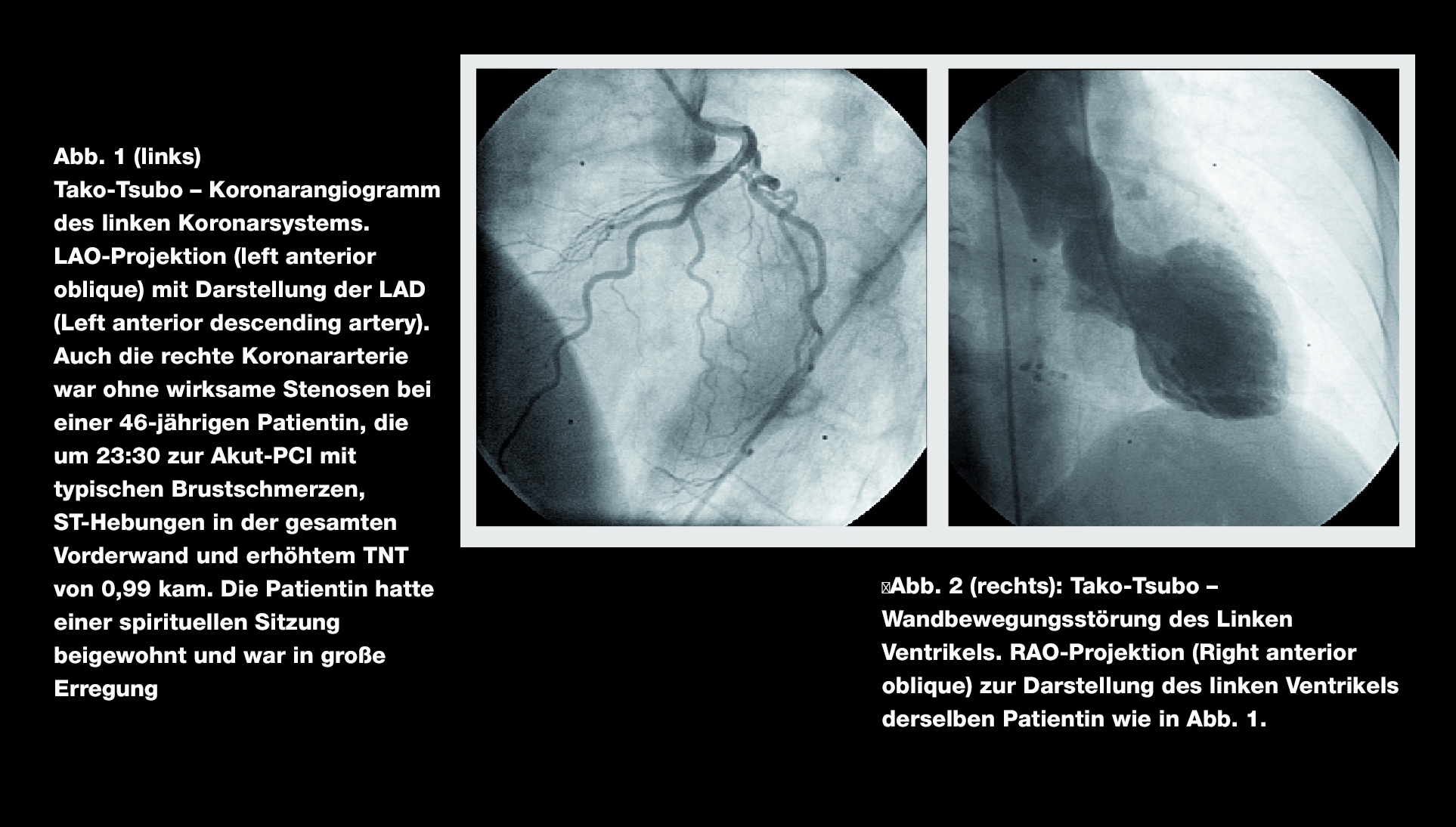
Die Tako-Tsubo-Kardiomyopathie ist eine spezielle Form der regionalen, aber nicht koronar-territorialen reversiblen linksventrikulären Dysfunktion. Diese tritt vor allem bei Frauen mittleren Alters mit vorhergehendem extremen mentalen Stress auf (Abbildung 1 und 2).
Aufgrund ihrer klinischen Präsentation mit Thoraxschmerzen und Atemnot ist die Tako-Tsubo-Kardiomyopathie klinisch kaum von einem akuten Koronarsyndrom (ACS) zu unterscheiden. Im EKG können ST-Senkungen auftreten und es kann zu einem Troponin-T-Anstieg kommen. Der Anteil von Tako-Tsubo an Patienten mit ACS beträgt zwischen 1 und 2%, betrachtet man jedoch ein rein weibliches Patientenkollektiv, steigt er auf 7,5% und sollte daher bei Frauen mit ACS in die differenzialdiagnostischen Überlegungen miteinbezogen werden.
Diagnostik, Klinik: geschlechtsspezifische Unterschiede
Es gibt entscheidende geschlechtsspezifische Unterschiede in Art, Frequenz und Qualität der Beschwerden bei der Präsentation von Patientinnen mit Brustschmerzen. Obwohl Brustschmerz das häufigste Symptom von ACS bei Männern und Frauen ist, präsentieren sich Frauen häufiger mit unspezifischen Symptomen, wie Müdigkeit, Schlafstörungen und Kurzatmigkeit. Frauen verspüren seltener Prodromalsymptome als Männer und bis zu 50% der Frauen verspüren vor einem ACS nicht einmal Brustschmerzen. Ein optimaler diagnostischer Algorithmus unter Zuhilfenahme moderner Techniken ist entscheidend. Bei Frauen werden wirksame Koronarstenosen seltener nachgewiesen als bei Männern, wodurch sie häufiger als »mit geringerem Risiko behaftet«, gehandhabt werden. Der adäquaten Beurteilung des Risikos und der Prognose bei Frauen mit KHK kommt daher im Vergleich zur Suche nach der für die Koronarischämie verantwortlichen Läsion, vermehrt Bedeutung zu.
Zusammenfassung
Frauen mit KHK haben ein größeres Spektrum an Symptomen, wodurch eine erweiterte Diagnostik zur genaueren Risikoeinschätzung vonnöten ist. Man vermutet, dass Frauen auf das gleiche Risikoprofil pathophysiologisch anders reagieren als Männer. Persistierende Symptome bei unauffälligem Ergebnis der Koronarangiographie stellen bei Frauen ein entscheidendes gesundheitliches Problem dar. Wobei man vermutet, dass die Symptome auf subendokardiale Ischämie aufgrund von mikrovaskulärer endothelialer Dysfunktion zurückzuführen sind.
Im Grunde genommen könnten Postmenopausaler Östrogenmangel sowie Störungen des Ovulationszyklus prämenopausal an der Entstehung der KHK bei Frauen beteiligt sein. Wichtige Fragen hierzu betreffen die genaue Rolle der Geschlechtshormone, der Entzündungsmarker, des oxidativen Stresses und der Interaktion verschiedener Risikofaktoren. Unter der Vielzahl an nicht-invasiven Untersuchungen für Patientinnen mit vermuteter KHK, sollte man bei Frauen mit geringer Vortest-Wahrscheinlichkeit mit einem Belastungs-EKG, oder einer Echokardiographie beginnen.
Risikopatientinnen sollten einer Stress-Perfusionsuntersuchung (SPECT oder PET) unterzogen werden. Durch konsequente Prävention und vor allem engagiertes Anhalten der Patientinnen zur Lebensstiländerung, können die KHK-assoziierte Morbidität und Mortalität drastisch gesenkt werden.
Unser Verständnis der KHK bei Frauen basiert immer noch stark auf Vermutungen und weitere Grundlagen. Jedoch bringt die klinische Forschung in diesem Bereich in den letzten Jahrzehnten immer mehr Licht in das Verständnis dieser komplexen Erkrankung. Weitere Untersuchungen sollen dazu beitragen, die Prävention und Behandlung von Frauen mit KHK zu verbessern.
Literatur:
Chiu MH, Heydari B, Batulan Z, Maarouf N, Subramanya V, Schenck-Gustafsson K, O’Brien ER. Coronary artery disease in post-menopausal women: are there appropriate means of assessment? Clin Sci (Lond). 2018 Sep 5;132(17):1937-1952. doi: 10.1042/CS20180067. PMID: 30185615.
Perdoncin E, Duvernoy C. Treatment of Coronary Artery Disease in Women. Methodist Debakey Cardiovasc J. 2017 Oct-Dec;13(4):201-208. doi: 10.14797/mdcj-13-4-201. PMID: 29744012; PMCID: PMC5935279.
Quelle: Geschlechtsspezifische Aspekte der weiblichen KHK. Univ.-Prof. Dr. Irene Lang, Dr. Michael Humenberger, Cand. med. Valerie Zielinski. MEDMIX 9/2008