Eine effektive Therapie sollte bei Älteren gegen ein erhöhtes kardiovaskuläres Risiko den systolischen Blutdruck auf unter 140 mm Hg sowie den Pulsdruck auf unter 65 mm Hg senken.
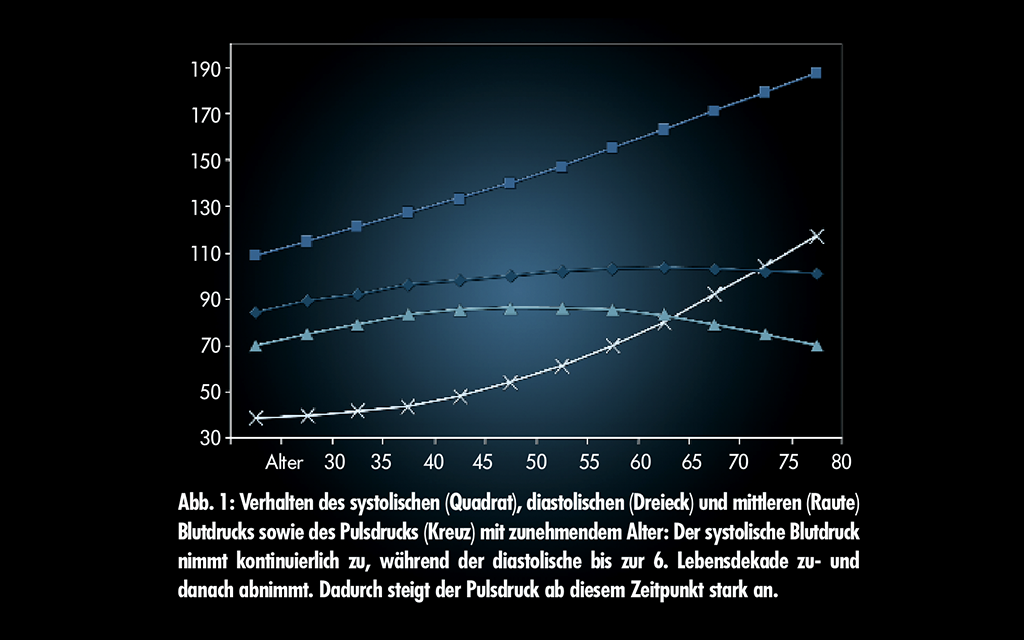
Der Pulsdruck ist die Differenz zwischen dem systolischen und dem diastolischen Blutdruck. Sowohl bei normotensiven als auch bei hypertensiven Patienten zeigt der diastolische Blutdruck einen Anstieg bis etwa zur sechsten Lebensdekade und danach eine Abnahme. Hingegen weist der systolische Blutdruck einen kontinuierlichen Anstieg auf. Bei älteren Menschen, die ja einen Großteil unseres Patientengutes ausmachen, weist der systolische Blutdruck eine wesentlich engere Korrelation mit dem kardiovaskulären Risiko auf als der diastolische und sollte daher sowohl für die Diagnostik und Schweregradeinteilung als auch für die Beurteilung des Therapieerfolges herangezogen werden. Zudem sollte der Arzt bei seinen älteren Patienten der Therapie des Pulsdrucks als eigenständigen Faktor für ein höheres kardiovaskuläres Risiko besondere Beachtung schenken.
Umdenken in der Bewertung
Noch vor wenigen Jahren galt der diastolische Blutdruck als entscheidender Parameter für die Diagnostik und Schweregradbeurteilung der arteriellen Hypertonie. Der diastolische Blutdruck wurde in den meisten Studien sowohl für die Einschlusskriterien als auch für den Erfolg der Therapie herangezogen.
Der systolische Blutdruck wurde daher lange Zeit vernachlässigt, wodurch auch die optimalen Werte bezüglich des kardiovaskulären Risikos wesentlich ungenauer definiert sind. Erst die Erkenntnisse großer epidemiologischer Untersuchungen führten zu einem Umdenken. Eine wesentliche Erkenntnis dabei war die natürliche Entwicklung des diastolischen, des systolischen und des mittleren Blutdrucks mit zunehmendem Alter (Abbildung 1).
Pulsdruck: Definition und Pathophysiologie
Der Pulsdruck ist dem angloamerikanischen Begriff »pulse pressure« angelehnt und bedeutet nichts anderes als die Blutdruckamplitude (systolischer minus diastolischer Blutdruck). Im Gegensatz zum statischen Mitteldruck stellt der Pulsdruck die pulsatile Komponente des Blutdrucks dar. Der Pulsdruck ist ein Resultat der Compliance der großen (elastischen) Gefäße (Windkessel-Funktion), der Pulswellenreflexion (am Übergang von den elastischen zu den muskulären Arterien) und des Schlagvolumens.
Zu einer Zunahme des Pulsdrucks kommt es in erster Linie durch die Abnahme der Gefäßelastizität und Erhöhung der Pulswellengeschwindigkeit – beide Phänomene sind im Rahmen des normalen Alterungsprozesses als auch bei Auftreten einer Atherosklerose zu beobachten.
Ein erhöhter Pulsdruck führt per se zu einem weiteren Verlust der Compliance sowie zu einer Steigerung der Pulswellengeschwindigkeit, sodass letztlich ein Circulus vitiosus entsteht – ein erhöhter Pulsdruck ist somit nicht nur Ergebnis, sondern auch Promotor der Atherosklerose (Abbildung 2).
Der normale Pulsdruck beträgt sowohl bei Frauen als auch bei Männern 50 mm Hg, ab Werten von >65 mm Hg lässt sich eine signifikante Zunahme des kardiovaskulären Risikos nachweisen.
Pulsdruck-Therapie gegen ein erhöhtes kardiovaskuläres Risiko
In zahlreichen Studien bei älteren Patienten mit isolierter systolischer Hypertonie konnte ein eindeutiger Zusammenhang des systolischen Blutdrucks mit dem kardiovaskulären Risiko nachgewiesen werden. Dabei zeigte sich, dass ein erhöhter Pulsdruck zu einer weiteren Steigerung des Risikos bei diesen Patienten führt. Das bedeutet, dass ein Patient mit erhöhten systolischen Blutdruckwerten (>140 mm Hg) und gleichzeitig niedrigem diastolischen Blutdruck, und damit einem erhöhten Pulsdruck, ein signifikant höheres kardiovaskuläres Risiko aufweist.
Ein erhöhter Pulsdruck weist eine enge Korrelation zum Auftreten zahlreicher kardiovaskulärer Endpunkte, wie der Mortalität, der koronaren Herzkrankheit, des Schlaganfalls, der Linkshypertrophie, der Herzinsuffizienz und der Niereninsuffizienz auf.
Der Pulsdruck stellt dabei statistisch gesehen einen unabhängigen Risikofaktor dar und sollte daher bei älteren Patienten (> 65 a) mit systolischer Hypertonie (systolischer Blutdruck >140 mm Hg) immer beachtet werden.
Schließlich richtet sich die Aggressivität nicht nur der antihypertensiven Therapie, sondern auch der Behandlung weiterer kardiovaskulärer Risikofaktoren (beispielsweise eines erhöhten LDL-Cholesterins) nach dem Gesamtrisiko des einzelnen Patienten.
Therapie bei erhöhtem Pulsdruck und Bluthochdruck
Als Ziel einer antihypertensiven Therapie bei älteren Patienten sollte man einerseits den systolischen Blutdrucks auf <140 mm Hg senken sowie den Pulsdruck auf <65 mm Hg verringern.
Auch ein erhöhter Pulsdruck lässt sich durch Primärmaßnahmen, wie Salzrestriktion, Diät und Gewichtsreduktion, regelmäßige Bewegung, Nikotinkarenz und Einschränkung des Alkoholkonsums positiv beeinflussen.
Bei Versagen dieser Maßnahmen ist in der Regel eine medikamentöse Therapie notwendig. Das Ziel der Therapie kann
- eine Verbesserung der Compliance der großen Gefäße oder
- eine schlichte Blutdrucksenkung sein.
Einfluss bestimmter Wirkstoffe auf die Pulsdruck-Therapie
Ersteres gelingt zumindest experimentell mit Medikamenten, die das Renin-Angiotensin-Aldosteron-System (RAAS) beeinflussen. Dazu gehören neben den ACE-Hemmern und Angiotensinrezeptorblockern (ARB) auch Aldosteronantagonisten. Der Effekt dieser Substanzen wird durch eine entsprechende Kochsalzrestriktion noch verstärkt. Derzeit wird man sich daher in der Regel auf die Blutdrucksenkung beschränken müssen.
Zudem können Ärzte aus der großen Palette der Medikamente gegen Bluthochdruck verschreiben. Dabei gelten als erste Wahl die Kalziumantagonisten (langwirksame vom Dihydropyridin-Typ) und Diuretika. Außerdem kommen auch manche Betablocker in Frage.
Schließlich zeigte sich in einer Studie an sehr alten Patienten (>80 a) auch eine effiziente Verringerung des Pulsdruck durch den Wirkstoff Isosorbitdinitrat. Eine bekannte Erfahrung der herkömmlichen antihypertensiven Therapie trifft auch für die Reduktion des Pulsdrucks zu. Und zwar, dass in der Regel mehrere antihypertensive Substanzen in Kombination zum Einsatz kommen müssen. Mit einer effektiven Therapie kann man dann auch das Ziel, denn Pulsdruck auf < 65 mm Hg zu verringern, erreichen.
Fazit
Bei älteren Patienten (>65 a) ist der systolische (und nicht der diastolische) Blutdruck der entscheidende Parameter für die Diagnostik und Schweregradbeurteilung einer arteriellen Hypertonie. Der Pulsdruck gibt eine wichtige zusätzliche Information über das individuelle kardiovaskuläre Risiko dieser Patienten.
Bei Patienten mit hohem Pulsdruck ist eine aggressive Behandlung der Hypertonie (sowie gegebenenfalls weiterer Risikofaktoren) angezeigt. Das Ziel der antihypertensiven Therapie sollte es daher sein, auch den Pulsdruck auf < 65 mm Hg zu reduzieren. Und nicht nur den systolischen Blutdruck auf <140 mm Hg zu senken.
Literatur:
Travis D. Homan; Erica Cichowski. Physiology, Pulse Pressure. StatPearls [Internet]. Last Update: July 15, 2021.
Cheng HM, Chuang SY. More precise and unbiased blood pressure measures: automatic office blood pressure. Am J Hypertens. 2019 Oct 5. pii: hpz164. doi: 10.1093/ajh/hpz164. [Epub ahead of print]
Christofaro DGD, Casonatto J, Vanderlei LCM, Cucato GG, Dias RMR. Relationship between Resting Heart Rate, Blood Pressure and Pulse Pressure in Adolescents. Arq Bras Cardiol. 2017;108(5):405-410. doi:10.5935/abc.20170050
Aznaouridis K, Vlachopoulos C, Tousoulis D. Pulse Pressure and Cardiovascular Death. J Am Coll Cardiol. 2016 Jul 5;68(1):131-2. doi: 10.1016/j.jacc.2016.03.586.
Strandberg TE, Pitkala K. What is the most important component of blood pressure: systolic, diastolic or pulse pressure?. Curr Opin Nephrol Hypertens. 2003;12(3):293-297. doi:10.1097/00041552-200305000-00011
Anshuman Srivastava; Shweta Sharan. Prehypertension. StatPearls [Internet]. Last Update: January 23, 2020.
Quelle:
Pulsdruck als kardiovaskulärer Risikofaktor. Dr. Wolfgang Weihs. MEDMIX 4/2006.